Bild online titelte kürzlich: „Wie kann Gladbach diese Verletzung 35 Tage übersehen?“ Was beim Otto-Normalpatient keine Seltenheit darstellt, schockte die Profi-Fußball-Liga. Fünf Wochen lang blieb der hintere Kreuzbandriss eines Mittelfeldspielers unentdeckt.
Kreuzbandriss erkennen – Probleme und Fallen
Obwohl im Profisport zur Diagnose einer Kreuzbandverletzung sämtliche Kniespezialisten und Methoden zeitnah zur Verfügung stehen, scheinen auch hier Schwierigkeiten bei der Beurteilung dieser Knieverletzungen aufzutreten.
Im Zuge dieser Tatsache, sollte sich jeder Otto-Normalpatient ausmalen, wie sorgfältig er bei dem diagnostischen Prozess seiner Verletzung vorgehen muss. Diese Fortsetzung der Artikelreihe (Teil 1) stellt weitere fünf Fallstricke und Problembereiche bei der Diagnose von Kreuzbandrissen vor.
Nr. 6: Die Kreuzband Typ-Falle
Vereinfacht dargestellt unterscheiden Mediziner drei Arten von Kreuzbandverletzungen, jeweils bezogen auf das vordere oder hintere Kreuzband:
- Den kompletten Abriss (komplette oder totale Kreuzbandruptur)
- Den Teil(ab)riss (inkomplette Kreuzbandruptur)
- Den Partialriss (partielle Kreuzbandruptur).
Für den Radiologen stellt diese Typisierung manchmal eine Herausforderung dar – obwohl ihm eine MRT-Untersuchung vorliegt. Für den einzelnen Patienten ist diese Unterscheidung essenziell, da verschiedene Behandlungsmöglichkeiten aus der Typ-Diagnose folgen:
- Kreuzbandersatzplastik,
- Healing Response,
- Internal Brace (Internal Bracing),
- Augmentation oder konservative Therapie).
Typ 1: Die totale Kreuzbandruptur
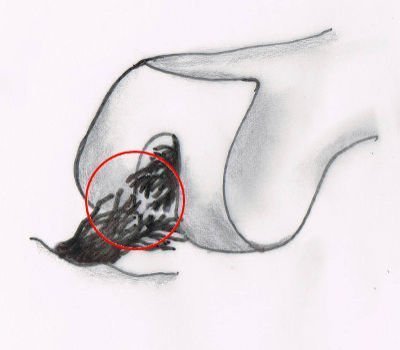
Das vordere Kreuzband ist wie ein Strick zerrissen. Die einzelnen Faserbündel schwingen in der Kniegelenkflüssigkeit (Synovia). Sind einzelne Faserbündel im inneren oder äußeren Kniegelenksspalt verkeilt, führt das meist zu einer Blockierung der Streckung im Knie. Dieser Typus einer Kreuzbandverletzung ist idealerweise im MRT erkennbar.
Typ 2: Das Kreuzband mit erhaltenem Synovialschlauch
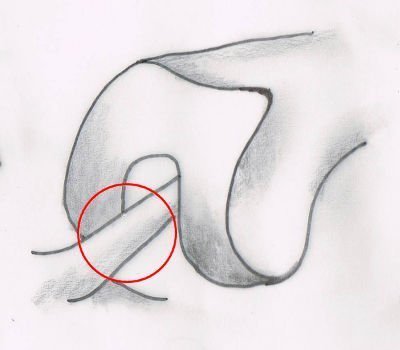
Das intakte Kreuzband ist im Normalzustand von einer Hülle (Synonvialschlauch) umgeben. Bei diesem Typ reißt das vordere oder hintere Kreuzband nur innen, die äußere Hülle bleibt intakt. Mit der Zeit vernarbt das vordere Kreuzband (VKB-Band) im Schlauch oder leiert aus (elongiert). Findet der Kniechirurg bei einer späteren Kreuzband-OP nur noch einen leeren Synovialschlauch vor, dann hat der Körper das gerissene Kreuzband abgebaut (resorbiert).
Diese Art des Kreuzbandrisses ist im MRT-Bild schwerer diagnostizierbar. Es besteht die Möglichkeit, dass der erhaltende Schlauch den Radiologen in die Irre führt. Hier sind die drei Kreuzband-Funktionstests zur Diagnose einer Kreuzbandverletzung wichtig.
Typ 3: Der Kreuzbandriss mit Knochenbeteiligung
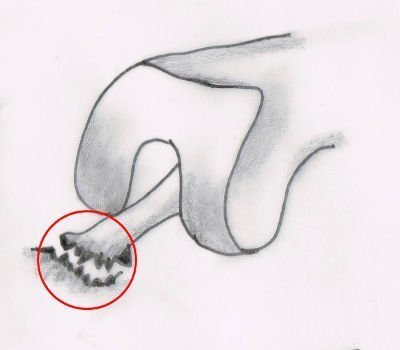
Der knöcherne (ossäre) Ausriss des vorderen Kreuzbandes, evtl. zusammen mit dem hinteren Kreuzband führt meist zu einer größeren Knorpelverletzung. Der Knorpelschaden entsteht, weil dieser Verletzungstyp das Kreuzband plötzlich aus seiner knöchernen Verankerung reißt. Dieser Verletzungstypus ist sowohl im Röntgen als auch im MRT (engl. MRI) erkennbar.
Typ 4: Den chronischen Kreuzbandriss erkennen
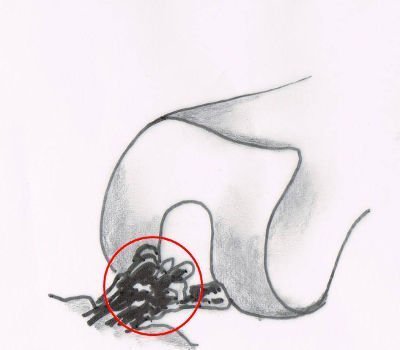
Die abgerissenen Kreuzbandfasern sind bereits in ihrer Form aufgetrieben und aufgequollen. Ein Anzeichen dafür, dass die Kreuzbandverletzung schon längere Zeit zurückliegt. Erkennbar im MRT.
Typ 5: Der verwachsene Kreuzbandriss
Wenn das vordere Kreuzband bereits am hinteren Kreuzband angewachsen oder vernarbt ist, dann liegt die Kreuzbandverletzung länger zurück. Dieser Typ einer Kreuzbandverletzung ist ebenfalls schwierig im MRT erkennbar.
Typ 6: Das verschwundene vordere Kreuzband
Das vordere abgerissene Kreuzband hat sich resorbiert und ist nicht mehr im MRT darstellbar. Der Körper hat das abgerissene (ruptierte) Kreuzband über die Jahre abgebaut, weil es durch den Riss funktionslos war.
Typ 7: Die Teilruptur oder Teilabriss Kreuzband
Das vordere Kreuzband besteht aus vielen einzelnen Fasern. Mediziner sprechen von einer Teilruptur des vorderen Kreuzbandes, wenn nur einige Faserstränge abgerissen sind. Mehr Informationen zum teilweisen Abriss des vorderen oder hinteren Kreuzbandes beschreibt der Artikel: „Kreuzbandplastik vs. Healing Response„.
Typ 8: Der Partialriss am Kreuzband
Das vordere Kreuzband besteht aus zwei in sich „verdrehten“ Bündeln (AM- und PM-Bündel). Eine partielle Kreuzbandruptur liegt dann vor, wenn nur ein Teil der jeweiligen Bündelstruktur verletzt wurde.
Dieser Typus einer Kreuzbandverletzung tritt relativ selten auf. Auch zieht eine kleinere Partialrupturen am Kreuzband oft nur leichte bis mäßige Kniebeschwerden von wenigen Tagen nach sich. Entsprechend häufig wird diese Art der Kreuzbandverletzung übersehen.
Dass nur eine der zwei Bündelstrukturen (AM- und PM-Bündel) verletzt ist, kann der Arzt feststellen, indem er die verschiedenen Kreuzband-Funktionstests durchführt. Fallen die Tests nicht typisch für eine vordere Kreuzbandverletzung aus (widersprechen sich), muss der Arzt an eine partiellen Kreuzbandriss denken. Damit erfordert die Diagnose einer Partialruptur vom behandelnden Spezialisten viel Erfahrung.
Nr. 7: Die Kostenfalle
Neben der manuellen Untersuchung, liegt es im Ermessen des behandelnden Arztes zusätzliche diagnostische Maßnahmen (bildgebende Verfahren) durchzuführen:
Röntgenuntersuchungen im Kniegelenk
- Kniegelenk in 2 Ebenen röntgen,
- möglichst: Patella axial
Das Röntgenbild dient als Hinweis für Begleitverletzungen und stellt knöcherne Bandausrisse dar.
Die Segond-Fraktur (Paul Segond, 1879) ist im Röntgenbild besser ersichtlich als in der MRT-Untersuchung. Hierbei handelt es sich um ein Knochenfragment, hervorgerufen durch einen Teilabriss des äußeren Kapselapparates. Nicht das Band selbst reißt, sondern das Band löst ein Knochenstück aus dem Schienbeinkopf (der Tibia) heraus.
In der konventionellen Röntgendiagnostik gilt ein knöchernes Tibiafragment (Segond-Fragment) als starker Hinweis für eine Ruptur des vorderen Kreuzbandes.
Verdacht erhärten mit einer MRT-Untersuchung
Den Verdacht erhärten bedeutet, auch wenn die Kreuzbänder selbst nicht im Röntgenbild darstellbar sind, besteht die Möglichkeit, durch das Erkennen von knöchernen Veränderungen, die Verdachtsdiagnose eines Kreuzbandrisses zu stellen, und ggf. weitere Untersuchungen einzuleiten.
Eine Verdachtsdiagnose muss bei adäquatem Trauma und anhaltender Symptomatik, mittels MRT-Untersuchung (Kernspintomographie), erhärtet werden.
Im Gegensatz zur Röntgenuntersuchung, ist die MRT-Untersuchung teuer und aufwendiger. Der Patient muss für eine MRT-Untersuchung in ein Zentrum für Radiologie fahren. Die Wartezeiten für einen Termin sind unterschiedlich lang – das variiert von wenigen Tagen bis mehrere Wochen.
Die MRT-Untersuchung im Kniegelenk dient der Erkennung von:
- Bandverletzungen und ihrer Lokalisation
- Meniskusrisse (Meniskusläsionen)
- Knorpelschäden (Osteochondralen Läsionen)
- Knochenmarksödem (Knochenprellung oder Bone Bruise)
Verweigert der Arzt die Überweisung, obwohl ein begründeter Verdacht auf eine Kreuzbandverletzung besteht, bleibt dem Patienten nur der Arztwechsel. Sämtliche Informationen zu einem MRT-Bild vom Kniegelenk und deren Interpretation beschreibt der Beitrag: MRT-Bilder vom Knie: Fakt oder Fiktion?
Nr. 8 Die Wartezeit-Falle
Gesetzlich Versicherte fühlen sich zu Recht wie Patienten zweiter Klasse. Nicht selten warten Kassenpatienten mehre Wochen auf einen Termin beim Facharzt. Da hilft auch das Bemühen von gesetzlichen Krankenkassen wenig, bei der schnelleren Terminvergabe eines Facharztes im weiteren Umkreis behilflich zu sein. Denn bei einer schwerwiegenden Knieverletzung ist die umsichtige Auswahl des Kniespezialisten das A und O.
Es heißt immer, Kreuzbandverletzungen sind keine Notfälle. Das stimmt – und auch wieder nicht! Es kommt auf den Risstyp der Kreuzbandverletzung an. Während intraligamentäre komplette Kreuzbandrupturen oder elongierte Kreuzbänder tatsächlich nicht voreilig operiert werden müssen, sieht die Lage bei einem teilweise gerissenen Kreuzband anders aus. Dies trifft hauptsächlich auf die OP-Option „Healing Response“ zu. Einige Kliniken haben zeitliche Beschränkungen (= vergangene Zeit seit dem Unfall oder Trauma).
Bei meiner Recherche bin ich nur auf wenige Ärzte gestoßen, die auch „alte“, d. h., länger als sechs bis acht Wochen zurückliegende Kreuzbandverletzungen mittels Healing Response operieren. Alle anderen gaben an, dass sie nur „frisch“ ruptierte Kreuzbänder mit der Healing Response Methode versorgen. Welche Vorteile die Healing Response-Methode dem Patienten bietet, stellt dieser Artikel ausführlich vor: „Erneutes Versagen einer Kreuzbandplastik“.
Nr. 9: Die „mal gucken“-Falle
Eine exakte Kreuzbanddiagnostik bezieht folgende Daten ein:
- Unfallhergang
- Manuelle Untersuchung inklusive Funktionstests und Messung
- Bildgebende Verfahren (Röntgen, MRT bzw. Kernspintomographie)
- Aktuelle Kniebeschwerden und Symptome.
Die reine arthroskopische Knie-OP ist überflüssig, wenn alle erhobenen Daten und Informationen eindeutig sind. Empfiehlt der behandelnde Arzt bei einem Verdacht auf einen vorderen Kreuzbandriss trotzdem eine diagnostische Kniearthroskopie (ohne Kreuzbandersatz), ist zwingend eine zweite oder dritte medizinische Meinung einzuholen.
Nr. 10: Die „zwei-Augenfalle“
Die Aussagekraft für eine sichere Diagnose „Kreuzbandriss“ erhält der Patient, indem die MRT-Befunde zusammen mit dem der funktionellen Untersuchung sowie der Anamnese und den klinischen Tests gewertet werden. Diese Aussagekraft erhöht der Betroffene zusätzlich, indem er sich eine zweite ärztliche Meinung einholt. Krankenkassen unterstützen dieses Vorhaben – allein schon diese Tatsache, sollte jeden Patienten zum Nachdenken anregen!
